Diagnostik und Therapie der Gonarthrose
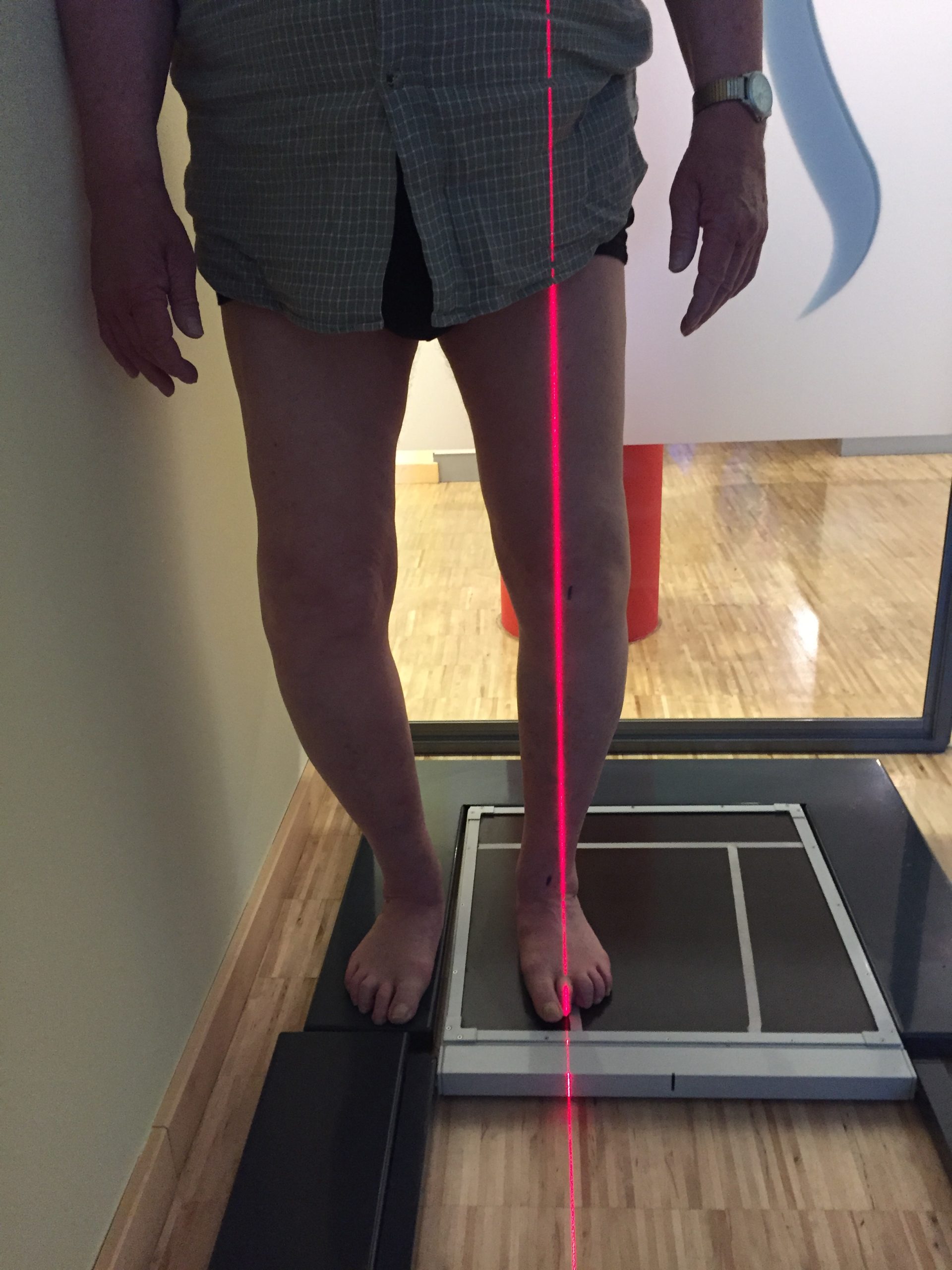
Als nicht-operative Behandlungsmethoden kommen Muskelaufbautraining, Bandagen/Orthesen, Medikamente, Hyaluronsäure, Plated Rich Plasma-Injektionen ins Kniegelenk, physikalische Maßnahmen sowie Einlagen, Bandagen und Orthesen in Frage. Können die Schmerzen damit nicht mehr ausreichend gelindert werden, sind operative Maßnahmen angebracht. Im Frühstadium einer Arthrose führt man gelenkerhaltende Eingriffe durch. Bei hochgradiger Arthrose und/oder Instabilität ist eine gelenkersetzende Operation per Knieendoprothese (Knie-TEP) indiziert.
Mit einem Abonnement erhalten Sie Zugriff auf alle Online-Inhalte. Mit einem Premium-Abonnement erhalten Sie zusätzlich viele Angebote rund um die Orthopädieschuhtechnik umsonst oder stark vergünstigt.
Nutzen Sie Ihr Abonnement auch digital und profitieren Sie von der großen Fachartikelvielfalt . Der Zugang ist bei Ihrem Abonnement bereits enthalten und für Sie kostenlos.



