Anatomie und Pathologie der Bänder im oberen und unteren Sprunggelenk
ARMIN SEIFARTH
Zusammenfassung
Die Distorsion des Sprunggelenks ist eine der häufigsten Verletzungen mit oft chronischen Beschwerden, Instabilität und dem Risiko einer posttraumatischen Arthrose als Folge. Beim klassischen Distorsionstrauma mit Inversion, Plantarflexion und Supination ist das Ligamentum (Lig.) tibiofibulare anterius das am häufigsten verletzte Band, gefolgt vom Lig. fibulocalcaneare. Das Lig. fibulare posterius ist nur selten betroffen. Verletzungen der Syndesmose bei forcierter Außenrotation des Talus gegenüber dem Unterschenkel führen primär zu einer Ruptur des vorderen Anteils.
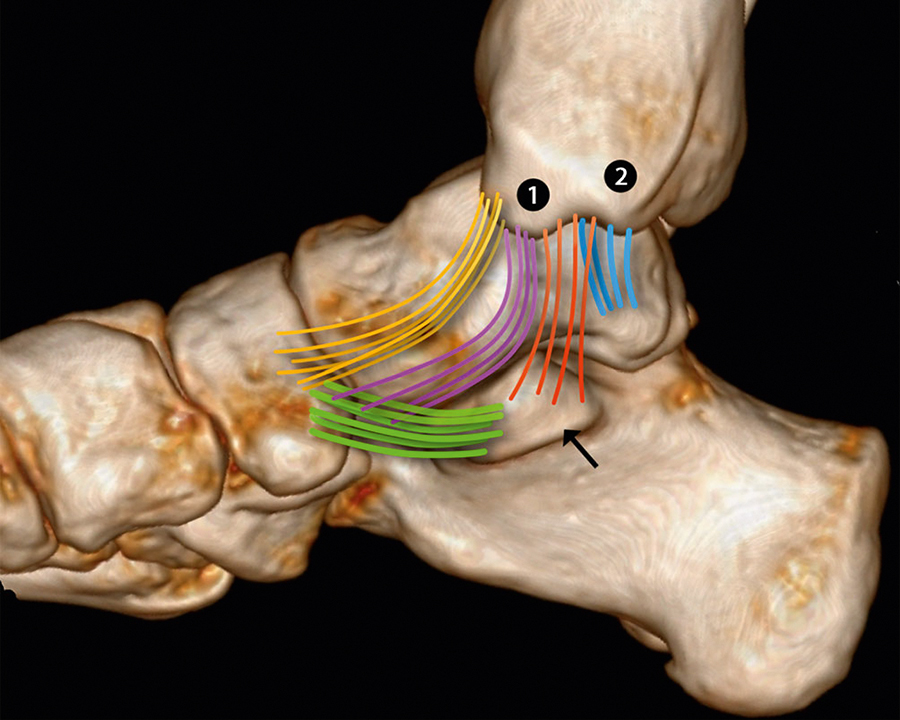
Bei der Diagnostik mittels Magnetresonanztomographie (MRT) ist insbesondere auch auf das Lig. interosseum zu achten, welches ein wichtiger Stabilisator der Malleolengabel ist. Die Anatomie und Biomechanik des medialen Bandapparats ist komplex und bildet eine funktionelle Einheit mit dem Tibiospring-Ligament-Komplex. Dieser ist ein wichtiger Stabilisator des unteren Sprunggelenks; Verletzungen zusammen mit Außenbandrupturen sind häufig.




